Angina de pecho
definición
La angina de pecho es un suministro insuficiente de oxígeno al corazón, que se asocia con un dolor similar a un ataque. La angina de pecho se divide en angina estable, inestable y de Prinzmetal. Todos se basan en un suministro insuficiente de oxígeno al corazón. La angina de Prinzmetal se diferencia de las otras dos en la causa del suministro insuficiente.
Con alrededor de 300.000 ingresos hospitalarios al año, la angina de pecho es una de las causas más comunes de hospitalización.

Síntomas
Los síntomas más comunes se enumeran y explican a continuación.
- Dolor en el pecho / dolor detrás del esternón
- Opresión / presión en el pecho
- Dificultad para respirar
- Miedo / pánico
- Dolor de espalda
- Dolor de cuello / garganta
- Dolor abdominal superior, náuseas / vómitos.
- Dolor en el brazo izquierdo / hombro izquierdo
- Dolor de mandíbula / muelas
Puede encontrar más sobre este tema en nuestra subpágina: Los síntomas de la angina de pecho
Dolor y opresión en el pecho
El síntoma típico de la angina de pecho es la aparición repentina de dolor en el pecho detrás del esternón, que la mayoría de los pacientes perciben como sordo, opresivo o constrictivo.
El dolor de pecho es el síntoma principal de las enfermedades cardíacas. La angina de pecho en sí misma describe la opresión del pecho y el dolor en el pecho que surgen debido a la enfermedad coronaria (CHD). La cardiopatía coronaria conduce a un suministro insuficiente de los músculos del corazón y, por lo tanto, causa dolor. La mayoría de las veces, el dolor se siente en el área del pecho, a menudo justo detrás del esternón. El pecho también se ve afectado por una sensación de presión u opresión. Los afectados describen la sensación como si alguien les hubiera puesto un pesado saco en el pecho. El dolor y la opresión en el pecho en la angina de pecho generalmente aparecen como convulsiones y duran entre uno y cinco minutos. Tal ataque de angina de pecho a menudo se desencadena por estrés o esfuerzo físico. Por lo general, se puede aliviar bien con nitro spray.
Solo en raras ocasiones los pacientes solo sienten una sensación de presión o ansiedad, una opresión o una sensación de ardor en el pecho. En muchos casos, el dolor se irradia al brazo izquierdo, pero es menos común que se irradie al brazo derecho o ambos brazos, pero es posible.
La angina de pecho también puede irradiarse al cuello, la mandíbula inferior, la espalda o la parte superior del abdomen.
Más sobre este tema en: Presión en el pecho: qué hacer
Miedo o pánico
Los síntomas de la angina de pecho son muy similares a los de un ataque cardíaco y definitivamente deben tomarse en serio como síntoma de advertencia. El dolor de pecho puede ir acompañado de dificultad para respirar, debilidad y mareos.
Las personas afectadas suelen tener sentimientos de miedo o incluso miedo a la muerte.
La angina de pecho a menudo se desencadena en personas pre-estresadas por el esfuerzo físico, como subir escaleras o caminar rápido. El estrés emocional, como el estrés o las discusiones, también puede causar angina de pecho. Una temperatura exterior fría y una comida abundante poco antes de la aparición de los síntomas pueden empeorar el dolor, pero también pueden desencadenarlo.
La angina de pecho suele durar de cinco a quince minutos y mejora con el reposo o la administración de nitro spray, que contiene el ingrediente activo nitroglicerina y aumenta el flujo sanguíneo al músculo cardíaco y por lo tanto alivia los síntomas.
En pacientes con diabetes mellitus, la angina de pecho también puede pasar completamente desapercibida, ya que los diabéticos perciben el dolor de manera diferente a los pacientes sin diabetes debido al daño nervioso causado por la diabetes (neuropatía diabética). Esta angina de pecho se denomina "angina de pecho silenciosa".
Dolor de espalda
Además del dolor de pecho, el dolor de espalda también es uno de los síntomas de la angina de pecho. Muchos pacientes describen un dolor que recorre el pecho en forma de cinturón. El pecho y la espalda se ven igualmente afectados por el dolor. El dolor parecido a un ataque en particular indica angina de pecho. Por lo general, el dolor se percibe como sordo, punzante o punzante. Dado que el corazón se ve afectado en la angina de pecho, el dolor de espalda generalmente se siente al nivel de la columna torácica.
Leer más sobre el tema: dolor en la espalda
Náuseas y dolor abdominal superior.
Las mujeres, las personas mayores de 75 años y los pacientes que se han sometido a una cirugía cardíaca también perciben el dolor de manera diferente, por lo que en estos grupos de personas se pueden observar principalmente síntomas inespecíficos, como náuseas, mareos, disnea o irradiación a la parte superior del abdomen. El dolor de pecho puede estar completamente ausente.
Se dice que la angina de pecho es estable si los síntomas permanecen iguales durante un largo período de tiempo en varios episodios. La angina de pecho inestable se refiere a la primera aparición de angina de pecho o un ataque de angina de pecho que es más fuerte que el ataque anterior.
Signos típicos de angina de pecho
Los primeros signos de angina de pecho generalmente se notan durante el esfuerzo físico o el estrés psicológico. En tales situaciones, aumenta la necesidad de oxígeno del cuerpo. Como resultado, el corazón tiene que hacer más trabajo de bombeo, lo que a su vez requiere un mejor suministro de sangre al corazón. Sin embargo, el aumento del flujo sanguíneo a los músculos del corazón no es posible debido a la enfermedad coronaria y hay una deficiencia de oxígeno en el corazón. Esto causa un dolor repentino, agudo o sordo en el área del pecho. Por lo general, se produce una fuerte sensación de opresión en el pecho al mismo tiempo, lo que provoca una falta de aire adicional. Si la enfermedad coronaria se intensifica, los ataques de angina de pecho ocurren incluso con menos estrés. En etapas particularmente severas, también son posibles quejas en reposo. Un aumento del dolor y la tensión con cada ataque también sugiere que la enfermedad está progresando. Si los síntomas no cambian con el tiempo, esto tiende a indicar una angina de pecho estable, en la que la enfermedad no progresa.
Causas de la angina de pecho
La angina de pecho (dolor en el pecho) es el síntoma principal de la enfermedad coronaria (CC), una enfermedad en la que las arterias coronarias se obstruyen cada vez más debido a la arteriosclerosis (calcificación de las arterias) y, por lo tanto, se vuelven más estrechas. Estos estrechamientos limitan el flujo sanguíneo al corazón y se conocen como estenosis coronarias. El flujo sanguíneo deficiente conduce a una desproporción entre la necesidad de oxígeno del corazón y el suministro de oxígeno; este hecho se denomina insuficiencia coronaria en términos técnicos. También encontrará una descripción general de los principales factores de la angina de pecho, que luego se discutirá con más detalle.
- Arteriosclerosis y aumento de los niveles de lípidos en sangre.
- estrés
- hipertensión
- Causas psicosomáticas
- El frío como factor de riesgo
- Otras posibles causas
También puede encontrar más información sobre este tema aquí: Causas de la angina de pecho
arteriosclerosis
Entonces, la causa de la angina de pecho es la arteriosclerosis. En la arteriosclerosis, los factores de riesgo que se mencionan a continuación provocan daños en el endotelio, la capa más interna que recubre la pared arterial. El daño endotelial cambia las propiedades de la pared arterial:
Los componentes sanguíneos ahora pueden adherirse a la pared del vaso más fácilmente. Además, se liberan sustancias mensajeras que median la inflamación y el crecimiento tisular.
Esto conduce a un proceso inflamatorio y al crecimiento de tejido en la pared arterial; además, se depositan varios tipos de células y grasas en la pared del vaso afectado. El depósito se conoce como una "veta grasa" y aún no provoca una vasoconstricción significativa.
Con los años, los depósitos se vuelven cada vez más grandes y se construyen en la pared del vaso debajo de la tapa de la celda.
El diámetro de la arteria ahora se reduce significativamente y el vaso afectado ya no puede expandirse si es necesario. Si ahora hay una mayor necesidad de oxígeno, como es el caso del esfuerzo físico, el corazón no recibe suficiente oxígeno debido a la mala circulación, que se manifiesta en la angina de pecho.
Por tanto, los factores de riesgo de endurecimiento de las arterias corresponden en gran medida a los riesgos de angina de pecho. Las principales causas de la arteriosclerosis son el aumento de los niveles de lípidos en sangre, la hipertensión arterial, la diabetes mellitus, el tabaquismo y una edad mayor de 45 años para los hombres y 55 años para las mujeres.
Otros factores de riesgo de calcificación de las arterias son el sedentarismo, la obesidad y los trastornos metabólicos de la regulación de grasas y azúcares.
También te puede interesar este tema: Ateromatosis
El estrés como causa
El estrés es un factor de riesgo muy importante para todos los tipos de enfermedades cardíacas. Independientemente de si el estrés tiene causas físicas o psicológicas, tiene un efecto igualmente negativo sobre el sistema cardiovascular. La hormona cortisol, que se libera cada vez más durante el estrés, conduce a una mayor producción de moléculas que dañan los vasos. El cortisol aumenta los depósitos de grasa en las paredes de los vasos sanguíneos. Con el tiempo, se forman placas y calcificaciones a partir de los depósitos, que estrechan los vasos. Si tal depósito tiene lugar en las arterias coronarias, puede conducir rápidamente a un suministro insuficiente de los músculos cardíacos subyacentes, lo que provoca quejas de angina de pecho.
También te puede interesar este tema: Formas de reducir el estrés
La presión arterial alta como causa
Para muchas personas, la presión arterial alta es responsable del desarrollo de enfermedades del sistema cardiovascular. Provocará un flujo sanguíneo más rápido en los vasos, por lo que actúan mayores fuerzas sobre las paredes de los vasos, lo que favorece la formación de placas arterioscleróticas. Además, el aumento de la presión arterial crea muchos pequeños remolinos en el flujo sanguíneo, lo que a su vez significa que actúan fuerzas mayores sobre las paredes de los vasos. Por otro lado, esta turbulencia puede hacer que las células de la sangre se asienten en las placas. Esto hace que las calcificaciones constreñidas en las paredes de los vasos sean más grandes. Cuantas más placas haya en las arterias coronarias, más deficiente será el flujo sanguíneo, lo que puede provocar angina de pecho.
Descubra más sobre esto: Terapia de hipertensión arterial
Causas psicosomáticas
Las causas psicosomáticas son factores psicológicos que influyen en el desarrollo de enfermedades físicas (= somáticas). En la angina de pecho, el estrés psicológico juega un papel importante. Conduce a la liberación de la hormona del estrés cortisol, que acelera la producción de sustancias vasculares dañinas. Estas sustancias nocivas conducen a una mayor formación de placas en las arterias coronarias, lo que promueve el desarrollo de angina de pecho. Por el contrario, una enfermedad cardíaca (somática = enfermedad física) también puede tener un impacto en la psique. Los ataques de angina de pecho a menudo provocan miedo y pánico en los afectados. Este miedo también cae bajo el concepto de psicosomática, ya que aquí la psique y el cuerpo interactúan entre sí.
Frío como la causa
El frío es un factor de riesgo importante para los ataques de angina de pecho, especialmente en invierno. Debido a las bajas temperaturas, los vasos sanguíneos de la superficie de la piel se contraen. Este mecanismo está destinado a garantizar que llegue la menor cantidad de calor posible a la superficie. Sin embargo, la contracción de los vasos sanguíneos da como resultado una mayor resistencia en estos vasos. El corazón tiene que bombear contra esta resistencia y por lo tanto aumenta la presión arterial.Para mantener la presión arterial más alta, es necesario un mayor trabajo del corazón, que a su vez requiere un mejor suministro de sangre a los músculos del corazón. Sin embargo, debido a las constricciones en las arterias coronarias, no es posible aumentar el flujo sanguíneo, por lo que hay un suministro insuficiente de tejido cardíaco. Esto desencadena quejas de angina de pecho.
Clasificación
La angina de pecho se divide en las siguientes formas:
- Angina de pecho estable
- Angina de pecho inestable
- Angina de Prinzmetal
- Angina de pecho
- Otras formas como angina de estrés o angina preinfarto
También hay diferentes grados de gravedad (clasificación CCS Sociedad Cardiovascular Canadiense):
- 0: angina de pecho silenciosa, más un hallazgo incidental
- 1: Los síntomas de PA solo ocurren durante el esfuerzo físico más intenso (palear nieve, jardinería intensa)
- 2: Los síntomas de PA ocurren fácilmente con un esfuerzo físico normal a intenso (por ejemplo, subir escaleras rápidamente)
- 3: Los síntomas de PA son más pronunciados con el esfuerzo físico normal
- 4: Síntomas de PA incluso con el menor esfuerzo físico (por ejemplo, dolor intenso al vestirse) o en reposo
Angina de pecho estable
El 90% de los casos de angina de pecho estable son el estrechamiento de al menos una de las arterias coronarias. Se caracteriza por el hecho de que los síntomas siempre ocurren con las mismas cargas y siempre remiten por las mismas contramedidas. Las contramedidas incluyen descanso y medicación.
Angina de pecho inestable
La angina de pecho inestable es, en primer lugar, cualquier nueva angina de pecho que se produzca o cualquier cambio en los síntomas de la angina de pecho estable. Si las convulsiones, p. Ej. ocurren incluso con menos estrés o en reposo, o si las convulsiones ocurren con mayor frecuencia o si el dolor persiste a pesar de tomar la medicación, se habla de angina de pecho inestable. Por lo general, esto se debe a un estrechamiento de varias arterias coronarias o un estrechamiento de una arteria coronaria más grande (A menudo, la llamada estenosis del tronco principal del lado izquierdo). La angina de pecho inestable conlleva un riesgo muy alto de ataque cardíaco. Por lo tanto, los pacientes con angina de pecho inestable necesitan atención médica inmediata.
Angina de Prinzmetal
Angina de Prinzmetal (Angina de pecho) obtuvo su nombre de la persona que lo describió por primera vez, Myron Prinzmetal (1908 - 1987). Describió la enfermedad por primera vez en 1959 como una forma especial de angina de pecho. Aquí, el corazón no recibe oxígeno insuficiente debido a un estrechamiento, sino a un llamado vasoespasmo. Este es un espasmo de una o más arterias coronarias que hace que los vasos se estrechen. La causa de los calambres aún no está clara. Se sospecha una conexión con el sistema nervioso parasimpático. Esta es una parte del sistema nervioso vegetativo (involuntario) que es responsable de todas las cosas como la digestión (Sistema nervioso parasimpático) o reflejos de vuelo (sistema nervioso simpático). La angina de Prinzmetal se produce de forma completamente independiente del estrés. Sino más bien en las primeras horas de la mañana, ya que este es el momento en que el sistema nervioso parasimpático está más activo. Es típico de la angina de Prinzmetal que se produzca desde la tercera a la cuarta década de la vida. Al igual que las otras formas de angina de pecho, puede provocar un ataque cardíaco.
Angina decúbito (angina nocturna)
Esta forma de angina de pecho ocurre principalmente por la noche o después de estar acostado durante mucho tiempo. Es una forma de angina de pecho inestable. Cuando está acostado, aumenta el flujo de retorno de sangre venosa al corazón. Si las células del músculo cardíaco están previamente dañadas, este es el desencadenante de angina decúbito / nocturna.
Otras formas
De vez en cuando, uno escucha o lee otros nombres para la angina de pecho. Sin embargo, estos términos son solo sinónimos u otros términos para las formas de angina de pecho descritas anteriormente. P.ej. Una angina de esfuerzo es solo una descripción de que la angina de pecho ocurre solo con el esfuerzo. (Por lo tanto, al menos un grado de gravedad 1) La angina de pecho antes del infarto también se usa con más frecuencia. Esto describe la angina de pecho que ocurrió antes de un ataque cardíaco y, por lo tanto, probablemente lo causó. La angina de pecho resistente al tratamiento describe una forma grave de angina de pecho inestable que no se puede tratar o es difícil de tratar.
¿Qué es un ataque de angina?
La angina de pecho describe el dolor y una sensación de opresión / presión en el pecho. Estos síntomas generalmente no son permanentes. Más bien, ocurren como ataques en ciertas situaciones. Los posibles desencadenantes incluyen la actividad física y el estrés psicológico, ya que ambas situaciones aumentan la necesidad de oxígeno del cuerpo. Un ataque de angina de pecho de este tipo suele ocurrir de repente y suele durar de uno a cinco minutos. Durante el ataque, los afectados sufren un dolor punzante o punzante agudo en la zona del pecho. También puede producirse dolor de espalda, mandíbula o abdominal. Además, la opresión en el pecho suele dificultar la respiración, lo que puede provocar miedo y pánico. Los síntomas desaparecen después de unos minutos. En la situación aguda de un ataque de angina de pecho, la administración de nitroglicerina puede aliviar los síntomas. Por lo general, se administra en forma de aerosol nitro. Sin embargo, se debe realizar un diagnóstico preciso de la enfermedad cardíaca antes de recetar este medicamento. Debido a la aparición repentina de síntomas, un ataque de angina de pecho también puede confundirse con un ataque cardíaco. Por lo tanto, se debe consultar a un cardiólogo (especialista del corazón) en caso de quejas anginosas.
¿Está más interesado en este tema? Para obtener información detallada, consulte: Ataque de angina de pecho
¿Qué posibilidades hay de que la angina de pecho provoque un ataque cardíaco?
La conexión entre la angina de pecho y el infarto de miocardio es clara: ambas enfermedades se basan en la enfermedad coronaria. Mientras que un ataque de angina de pecho resulta en un flujo sanguíneo inadecuado a corto plazo a los músculos del corazón debido a un estrechamiento de las arterias coronarias, un ataque al corazón es causado por el cierre repentino completo de dicho vaso. La transición entre las dos enfermedades es fluida. Cuanto mayor sea el grado de estenosis (se distingue entre estenosis del 25%, 50%, 75% y 100%), más graves son los síntomas de la angina de pecho y más probabilidades hay de sufrir un infarto. Las situaciones en las que se produce la angina también están determinadas por la gravedad de la enfermedad. Mientras que en la etapa I solo el esfuerzo físico intenso conduce a una convulsión, en la etapa IV los síntomas ocurren en reposo. El riesgo de infarto de miocardio en una persona afectada en la etapa IV es muchas veces mayor que el riesgo en la etapa I. Una evaluación adicional del riesgo se basa en la división en angina de pecho estable e inestable. Con angina estable, el riesgo de ataque cardíaco es bajo porque la enfermedad no progresa. En el caso de la angina de pecho inestable, por otro lado, el riesgo aumenta significativamente a medida que la enfermedad de las arterias coronarias se vuelve cada vez más grave.
¿La angina de pecho es contagiosa?
La angina de pecho no es una enfermedad contagiosa. La enfermedad se desarrolla exclusivamente en los vasos sanguíneos de la persona afectada. Hay muchas razones para esto, pero se encuentran exclusivamente en el cuerpo de la persona afectada. La enfermedad coronaria, que desencadena la angina de pecho, solo se produce a través de muchos procesos metabólicos. A diferencia de las enfermedades infecciosas, no existe ningún patógeno que pueda transmitirse de una persona a otra. Sin embargo, la angina de pecho se puede heredar. Aunque no todos los descendientes de personas afectadas padecen angina de pecho, el riesgo de desarrollar una enfermedad cardíaca aumenta significativamente. La razón de esto radica en una predisposición genética que favorece el desarrollo de enfermedad coronaria.
terapia
La terapia de la angina de pecho se divide en diferentes áreas. Esto incluye la terapia sintomática durante un ataque de angina de pecho aguda, la terapia con medicamentos a largo plazo y la reapertura de segmentos vasculares estrechados (revascularización). Las posibles medidas se enumeran a continuación y luego se explican con más detalle.
- Aerosol nitro
- Terapia medica
- Uso de un stent
- Revascularización quirúrgica
- homeopatía
En el caso de un ataque agudo de angina de pecho, el paciente recibe una o dos pulverizaciones de nitroglicerina en aerosol debajo de la lengua, que pueden aliviar los síntomas en unos minutos.
Se recomienda precaución al tomar potenciadores sexuales como Viagra al mismo tiempo: la combinación de ambos medicamentos puede provocar una caída de la presión arterial potencialmente mortal.
La terapia a largo plazo está destinada a prevenir nuevos ataques de angina de pecho y retrasar la progresión de la enfermedad. Las medidas más importantes a mencionar son un estilo de vida saludable: dejar de fumar, adelgazar y entrenamiento de resistencia ligero regular, por ejemplo en grupos de deportes cardíacos.
Además, se deben tratar la hipertensión arterial, la diabetes mellitus y el aumento de los niveles de lípidos en sangre. Estas medidas básicas están respaldadas por fármacos que, según el principio activo que contenga, mejoran el suministro de oxígeno al corazón o reducen la necesidad de oxígeno del corazón.
Los cardiólogos realizan dilatación con balón intervencionista (ACTP) mediante una técnica mínimamente invasiva para las constricciones graves de más del 50% del diámetro de una arteria coronaria. Por lo general, luego se implanta un stent, que mantiene abierta la luz de la arteria coronaria.
La mortalidad del procedimiento es del 0,5% en pacientes con angina de pecho estable. La tasa de éxito de este procedimiento es muy alta, hasta el 95%, pero el stent implantado se cierra en hasta el 40% de los pacientes en los primeros seis meses y, por lo tanto, desencadena una nueva angina de pecho.
Los pacientes deben tomar anticoagulantes hasta por un año para prevenir la obstrucción del stent.
En el caso de un estrechamiento severo de varios vasos coronarios o del vaso principal, se realiza una operación de bypass en cirugía cardíaca. Aquí, las secciones de vaso estrechas se desvían implantando una vena o arteria del paciente. Se utiliza principalmente la vena safena mayor o la arteria mamaria interna.
La mortalidad de esta intervención es de 1-3% con angina de pecho estable; la operación reduce la tasa de mortalidad dentro de los primeros cinco años en comparación con el tratamiento farmacológico en pacientes con múltiples vasos afectados en un 30%. La tasa de éxito es alta con un 80% de pacientes sin síntomas después de la operación, los bypasses venosos se cierran en el 30% de los casos después de cinco años, los bypasses arteriales cierran con mucha menos frecuencia.
Lea más sobre este tema en nuestra subpágina: Terapia de la angina de pecho
Aerosol nitro
El nitrospray es el medicamento de emergencia típico para las personas que padecen angina de pecho. La nitroglicerina contenida en el nitrospray libera monóxido de nitrógeno (fórmula química: NO) en el cuerpo. Esto actúa sobre las células del músculo liso de los vasos y conduce a la relajación allí. Esto hace que los vasos se expandan. Al inhalar el aerosol de nitro, llega directamente a los pulmones, desde donde se transporta con el flujo sanguíneo directamente al corazón, donde hace que los vasos coronarios se dilaten (vasodilatación). Esta dilatación vascular conduce a un flujo sanguíneo significativamente mejorado a los músculos del corazón en muy poco tiempo y, por lo tanto, alivia el ataque de angina de pecho.
Terapia medica
La terapia aguda consiste en la administración de uno a dos golpes de aerosol de nitroglicerina y anticoagulantes (heparina y AAS). Si es necesario, también se pueden administrar oxígeno y analgésicos fuertes (morfina).
La farmacoterapia a largo plazo incluye el tratamiento de la enfermedad coronaria subyacente. Debe consistir en AAS, un betabloqueante, una estatina y un inhibidor de la ECA o antagonista de la aldosterona. Estos fármacos mejoran el pronóstico de la enfermedad coronaria y reducen la tasa de mortalidad. AAS (aspirina) es un anticoagulante que inhibe las plaquetas sanguíneas y, por lo tanto, reduce la unión de estas células al daño endotelial.
Los betabloqueantes son en realidad medicamentos que se usan para tratar la presión arterial alta y prevenir ataques de angina de pecho. Las estatinas tienen un efecto regulador sobre el metabolismo de los lípidos y reducen el nivel de colesterol LDL, lo que significa que se acumula menos colesterol en las paredes de los vasos sanguíneos. Los inhibidores de la ECA reducen la presión arterial y, por lo tanto, reducen la necesidad de oxígeno del corazón. También inhiben lo que se conoce como remodelación en el corazón, un proceso en el que el tejido del músculo cardíaco cambia patológicamente como resultado de la cardiopatía coronaria. Los antagonistas de la aldosterona pertenecen al grupo de los diuréticos (agentes impulsores de agua) y también contrarrestan estos procesos de remodelación.
¿Cuándo necesita un stent?
El stent es una pequeña malla de alambre que se puede insertar en una arteria coronaria estrecha. El stent se coloca en el vaso mediante un catéter. Allí debe mantener el vaso abierto y así prevenir ataques de angina de pecho. La decisión de utilizar un stent depende de los síntomas del paciente. Cuanto mayor sea el nivel de sufrimiento, es más probable que se recurra a un stent. El estrechamiento vascular se considera crítico cuando más del 50% del vaso está bloqueado. Por tanto, se utiliza un stent a partir de un grado de estenosis en torno al 50%.
Puedes encontrar todo sobre el tema aquí: Stent
¿Cuándo necesita una cirugía de bypass?
El bypass es un método que se puede utilizar para evitar los vasos obstruidos o severamente restringidos. Se extrae un vaso endógeno (a menudo un trozo de una vena de la pierna) y se cose al corazón de tal manera que el flujo sanguíneo se desvía alrededor del área bloqueada. Dado que la cirugía de derivación es un procedimiento más extenso que la inserción de un stent, las derivaciones generalmente solo se utilizan cuando el stent falla o no es posible la inserción de un stent. La cirugía de bypass tampoco se realiza en todos los pacientes con angina de pecho. La decisión de la derivación depende de la gravedad de los síntomas.
Más sobre este tema: Bypass cardíaco: ¿cuándo se usa?
homeopatía
La homeopatía juega un papel importante en el tratamiento de muchas enfermedades además de los fármacos utilizados en la medicina convencional. Las gotas de oro homeopáticas son particularmente útiles para la angina de pecho. También se utilizan árnica y Pulsatilla. Las plantas medicinales que ayudan con las molestias de la angina de pecho son la escutelaria y las hojas de salvia. El tratamiento homeopático también incluye cambiar la dieta de grasas animales a una dieta rica en fibra y equilibrada. Los vegetales verdes y las nueces son particularmente valiosos aquí. Dado que los remedios homeopáticos pueden interactuar con los medicamentos clásicos, se debe indicar al médico el uso de tales remedios.
¿Qué deportes son beneficiosos para la angina de pecho?
En la angina de pecho, el esfuerzo físico excesivo a menudo conduce a un ataque agudo, por lo que el ejercicio debe iniciarse muy lentamente. Además, es fundamental discutir con el médico tratante qué intensidad de entrenamiento está permitida. Existen grupos de deportes cardíacos especializados para una entrada segura en el deporte. Con la angina de pecho, los deportes que entrenan la resistencia son particularmente beneficiosos. Un buen comienzo para este tipo de ejercicios es realizar caminatas regulares. El cuerpo puede acostumbrarse lentamente al esfuerzo físico. Más adelante, podrá hacer footing, ciclismo, senderismo, caminar y nadar. Estos deportes de resistencia fortalecen el corazón y la respiración, también promueven el desarrollo muscular y la aptitud física general sin poner repentinamente al corazón bajo estrés.
Electrocardiograma
Para diagnosticar un Falta de oxígeno en el miocardio se convierte en un ECG de ejercicio realizado en el ergómetro de bicicleta. El paciente se convierte gradualmente en uno aumento del esfuerzo físico suspendido mientras el médico observa el electrocardiograma.
Son típicos de la falta de oxígeno. Descenso del segmento ST de al menos 0,1 mV en el Derivaciones de las extremidades o uno Elevación del segmento ST de al menos 0,1 mV en Lideres sin onda Q.
La carga física máxima se aplica al Edad del paciente personalizado. La importancia de un ECG de esfuerzo es mayor cuanto mayor es la Carga del ergómetro y eso logrado Ritmo cardiaco son. Si no se alcanza la carga máxima, se 20% los resultados normales de ECG falso negativo y se pasa por alto un estrechamiento de los vasos del corazón.
Pero también falsos positivos están en hasta 50% de los casos posibles, estos hallazgos se identifican como incorrectos mediante exámenes adicionales. El riesgo de una ECG de ejercicio es mínima debido al seguimiento constante, pero siempre debe realizarse bajo supervisión médica debido a las posibles complicaciones del corazón.
fisiología
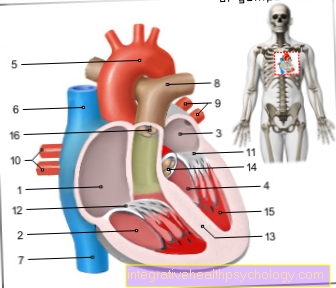
El corazón recibe oxígeno a través de sus arterias coronarias. La arteria principal (aorta) se conecta directamente a la válvula del ventrículo izquierdo. Las arterias coronarias se ramifican desde la aorta directamente detrás de la válvula. El corazón reacciona a la falta de oxígeno más rápido que otros órganos con dolor (ver: dolor de corazón). Este es un muy buen sistema de advertencia, ya que la angina de pecho puede poner en peligro la vida si no se trata. Tanto en la angina de pecho inestable como en la estable hay un estrechamiento (estenosis) en las arterias coronarias. Dependiendo de la severidad, esto ahora asegura un suministro insuficiente de ciertas cargas.
Resumen
Los síntomas más comunes de la angina de pecho son:
- Inicio repentino de dolor en el pecho que se siente detrás del esternón (retroesternal), también "desgarro" en el pecho
- Radiación del dolor a los hombros (más probablemente a la izquierda), espalda y mandíbula
- acidez
Las mujeres suelen experimentar síntomas ligeramente diferentes. La mayoría de ellos tienen más probabilidades de informar dolor de espalda o estómago.
No siempre tienen que aparecer todos los síntomas, o cualquier síntoma en absoluto (por ejemplo, con la llamada PA silenciosa). Además, los diabéticos o los pacientes con polineuropatía generalmente no sienten ningún dolor o solo sienten un poco de dolor, que luego no se toma en serio.
Una de las principales causas de la angina de pecho es la calcificación vascular (arteriosclerosis). El estrés en cualquier forma y el esfuerzo físico también pueden desencadenar una convulsión y son una causa. Las comidas abundantes pueden irritar el corazón hasta el punto de provocar un ataque de angina de pecho. Esto se debe a la proximidad del esófago y el corazón. Los cambios climáticos fríos o generales pueden actuar como desencadenantes. Cuando hace frío, el corazón tiene que latir más fuerte para calentar el cuerpo, lo cual es estrés para el corazón. El consumo excesivo de alcohol y el tabaquismo provocan arteriosclerosis y, por tanto, son causas, al mismo tiempo que ambos pueden desencadenar directamente la angina de pecho. Por ejemplo, fumar tiene un efecto vasoconstrictor y, por lo tanto, corta aún más el suministro de oxígeno al corazón. El alcohol funciona de la misma manera.
En resumen, se puede decir que todas las actividades o circunstancias que aumentan el pulso y la presión arterial son estrés para el corazón y, por lo tanto, pueden desencadenar de manera aguda un ataque de angina de pecho. Los mismos factores pueden dañar permanentemente el corazón y, por lo tanto, tener un efecto causal. Cuanto más "estresado" está el corazón, más oxígeno necesita y empeoran los síntomas.