Piel agrietada
Introducción
La piel es el órgano más grande y probablemente el más sensible del cuerpo humano. Por un lado, forma una barrera indispensable y protege el interior sensible del cuerpo de las influencias ambientales nocivas. Por otro lado, nuestra piel media la regulación de la temperatura, el dolor, el tacto y los sentidos de la temperatura.

Debido a las glándulas sebáceas que contiene, produce constantemente una película protectora y aceitosa que asegura que la piel no se reseque demasiado. Existen diferentes tipos de piel. Por un lado, la piel puede tender a producir demasiado sebo (piel grasa) o muy poco (piel seca). Existe una denominada "forma mixta" cuando ambas formas ocurren una al lado de la otra.
Las causas internas o externas pueden provocar piel seca, agrietada y áspera. Además de los aspectos cosméticos, los afectados suelen sufrir picor, sensación de tensión e incluso dolor. Por lo tanto, se recomienda absolutamente una investigación exhaustiva de las causas, la atención adecuada y una buena terapia para la piel agrietada.
Leer más sobre el tema: Manos frágiles
Diagnóstico y síntomas de piel agrietada.
La piel agrietada es muy común en áreas del cuerpo que tienden a secarse, como las manos y los pies. Estas áreas de la piel tienen un número reducido de glándulas sebáceas.
Aquí, aparecen lágrimas muy pequeñas en la piel seca que, a medida que la piel se seca, se hace más grande y puede inflamarse. Luego causan un dolor incómodo en la persona en cuestión. También puede haber una sensación de tensión.
La piel a menudo se siente muy áspera y puede causar picazón. Si la piel seca le pica, puede ser un eccema. También puede producirse caspa.
Con un buen cuidado o evitando los factores desencadenantes, la condición de la piel a menudo se puede mejorar significativamente. A veces, sin embargo, se debe realizar un diagnóstico médico exacto para poder elegir las mejores opciones de terapia posibles.
Por lo tanto, si su piel agrietada tiene las siguientes características, definitivamente debe consultar a un dermatólogo:
- Dolor, más fuerte picor, intenso Enrojecimiento
- inflamación
- Síntomas acompañantes (p. Ej. Perdida de cabello, Decoloración de uñas, etc.)
- General Sentirse enfermo
Para aclarar las posibles causas de la piel agrietada, el dermatólogo puede realizar varios exámenes. junto al inspección, puede ser un detallado encuesta (anamnese) Proveer información. Además, pequeño Muestreo de tejidos (biopsia) o varios Pruebas de alergia son usados.
Causas de la piel agrietada
La piel agrietada tiene numerosas causas. Además de los factores externos, diversas enfermedades de la piel pueden provocar grietas en la piel.
1. Frío y viento
La piel sana tiene una película protectora natural muy fina, la llamada "Capa hidrolipídica", compuesto por sebo, sudor y otros productos metabólicos. Cubre toda la superficie de la piel y previene la deshidratación y la colonización de gérmenes indeseables. El aire frío del invierno daña la capa hidrolipídica y la piel pierde una hidratación valiosa.
Por debajo de los 8 grados Celsius, las glándulas sebáceas detienen su actividad. Además, el aire caliente y seco elimina la humedad de la piel, por lo que la piel seca y agrietada se produce rápidamente. Las áreas agrietadas pueden desarrollarse fácilmente, particularmente en áreas desprotegidas como la cara y las manos.
2. Uso excesivo
Nuestras manos en particular están tensas en muchas situaciones. Los agentes de limpieza fuertes, los productos químicos, los jabones y, sobre todo, el lavado de manos excesivo pueden provocar grietas en las manos. Limpieza forzada de las manos con p. Ej. Aunque los cepillos y la sal para lavar eliminan la suciedad, ejercen una presión innecesaria sobre nuestra piel. Además, si se usan jabones convencionales con demasiada frecuencia, la capa córnea se hincha y las grasas y otras sustancias protectoras se eliminan, de modo que la piel se seca y se agrieta fácilmente.
3. Eczema de contacto
Los guantes de goma, los cosméticos, el látex, los productos de limpieza, los metales, el jabón, los disolventes, etc. pueden provocar el denominado "eccema alérgico de contacto". En esta enfermedad de la piel extremadamente común, las sustancias individuales desencadenan una reacción alérgica de tipo IV ("tipo retardado"). Los afectados sufren de piel agrietada, escamosa y enrojecida, además de picazón. Durante la fase aguda también se pueden observar pequeñas vesículas o nódulos. Particularmente frecuentemente afectados son p. Peluqueros o personal de limpieza, ya que suelen entrar en contacto con sustancias alergénicas como tintes o agentes de limpieza en el trabajo diario.
4. Neurodermatitis / eccema atópico
La neurodermatitis, a menudo también llamada eccema atópico, se caracteriza por piel extremadamente seca y enrojecida, combinada con picazón intensa. Un cuidado o terapia inadecuados pueden hacer que la piel se agriete. En el peor de los casos, las áreas afectadas pueden incluso estallar y sangrar. La mayoría de los pacientes se enferman en la infancia o la niñez ("costra láctea") y experimentan un curso recurrente de la enfermedad. Actualmente, todavía no existen explicaciones adecuadas sobre el origen exacto de la enfermedad. Sin embargo, las reacciones alérgicas parecen jugar un papel importante. Diversas sustancias o situaciones (polen, pelo de animales, estrés, cambios climáticos, agentes limpiadores, etc.) pueden provocar un "brote" de la enfermedad. Además, la neurodermatitis se presenta con mayor frecuencia junto con enfermedades como el asma bronquial o la alergia al polen. En general, el eccema atópico puede ser extremadamente agonizante para los afectados porque, además de la piel seca y agrietada, a veces, la picazón extrema (lat. Prurito) está disponible. Los lados flexores de los brazos y piernas, la cara, el cuello y el cuello se encuentran entre las áreas del cuerpo particularmente afectadas.
Dado que la cubierta protectora natural se altera en la neurodermatitis, la piel puede ser extremadamente susceptible a diversas infecciones con gérmenes patógenos. Estas llamadas "superinfecciones" se encuentran entre las complicaciones más importantes de la enfermedad.
5. Pie de atleta
Pie de atleta (Micosis del pie) es la enfermedad fúngica más común en nuestras latitudes. En piscinas, duchas comunitarias, saunas o vestuarios, los afectados se contagian con la molesta enfermedad de forma muy fácil y rápida. Enrojecimiento, leve picor y descamación marcan el comienzo del pie de atleta. A medida que avanza, se forman grietas en los espacios entre los dedos de los pies, seguidas de ampollas y desprendimiento extenso de la piel. A veces, dichos hongos también pueden extenderse a las palmas de las manos y provocar grietas en la piel (Micosis de la mano). El uso frecuente de guantes protectores sintéticos o el trabajo húmedo con las manos tienen un efecto positivo en el desarrollo de la enfermedad.
Así es como se trata la piel agrietada
Sobre la base de las diversas causas de piel agrietada, la terapia está dirigida a la causa subyacente.
1. Protección contra el frío
Protege las zonas sensibles del cuerpo del viento y el frío para evitar la piel agrietada. En particular ¡La cara y las manos son particularmente vulnerables! Los guantes calientes y el cuidado constante de la piel con cremas humectantes protegen su piel del frío aire del invierno. humidificador o toallas húmedas en el calentador, tienen un efecto positivo en el aire de calefacción seco.
2. Cuidado de la piel estresada
Nuestra piel tiene que soportar muchas tensiones en la vida diaria y en el trabajo. Sin embargo, el cuidado específico puede respaldar su capacidad para regenerar y prevenir la piel agrietada. Usar para Lo ideal es lavarse las manos con agua tibia y un jabón suave con pH neutro.. Por ejemplo, si tu Si trabaja en el campo de la medicina y es imprescindible lavarse las manos con mucha frecuencia, debe lociones humectantes para manos utilizar. Para que sus manos no estén en contacto directo con p. Ej. Se recomienda llevar guantes protectores.
3. Trate el eccema de contacto
La mejor terapia para el eccema de contacto es esta Evitación constante de las sustancias desencadenantes., hay uno Desensibilización ("Terapia de alergia"), p. Ej. con fiebre del heno, imposible es. La limpieza suave de la piel y las cremas ricas y aceitosas pueden ayudar con la piel agrietada causada por el eccema. Si hay inflamación además de las áreas agrietadas, también se pueden usar antiinflamatorios. Ungir será útil para reconstruir la barrera cutánea perdida. En casos particularmente agudos, el uso de cortisona Preparativos para ser pensado.
4. Controle la neurodermatitis
Hoy en día, las personas que padecen eccema están disponibles numerosos enfoques terapéuticose disponible. Lo que en última instancia ayuda a cada individuo puede ser muy diferente. Básicamente, los principales desencadenantes siempre deben eliminarse o evitarse. Buen cuidado de la piel, como. Cremas y ungüentos que contienen urea, limpieza suave y reengrasado consistente de las zonas de piel agrietada deben considerarse útiles en cualquier caso. Muchos de los afectados siguen sintiendo Terapias de baño tan beneficioso. Durante fases particularmente malas o inflamación de la piel agrietada, puede Ungüentos de cortisona son usados. A veces incluso es necesario tener uno interno Terapia medica con p. ej. Esteroides, Calcio o sustancias antialérgicas para comenzar. Además de las medidas médicas convencionales mencionadas, existe una gran cantidad de principios terapéuticos naturopáticos y homeopáticos.
5. Lucha contra el pie de atleta
En casi todos los casos, ayuda con el pie de atleta especial, llamado ungüentos y cremas antimicóticos. Estos ungüentos anti-pie de atleta están disponibles sin receta en cualquier farmacia y deben aplicarse en las áreas afectadas varias veces al día. En casos raros y muy pronunciados, también se deben tomar tabletas antimicóticas.
pronóstico
Por fin El pronóstico de la piel agrietada varía según la causa.. Al evitar constantemente los factores desencadenantes, la calidad de la piel mejora significativamente en la mayoría de los casos.
La dermatitis atópica, por otro lado, a menudo puede convertirse en una carga y un desafío de por vida para muchos pacientes. Desafortunadamente, los procesos complicados no son infrecuentes y desafían nuestra medicina moderna todos los días. Afortunadamente, la enfermedad ha sido objeto de mucha investigación y el pronóstico está mejorando constantemente.
profilaxis
Fiel al lema "Tan a fondo como sea necesario y con la mayor delicadeza posible" nuestra piel debe limpiarse para evitar áreas agrietadas.
La atención regular y personalizada es otro pilar importante de la profilaxis. También es importante no "sobrecuidar" la piel con demasiados productos al mismo tiempo, como p. Ej. Puede desarrollarse un eccema de contacto.
Si tu piel es propensa a agrietarse, no lo dudes Ver a un dermatólogo. Él estará encantado de darle valiosos consejos sobre prevención o tratamiento.
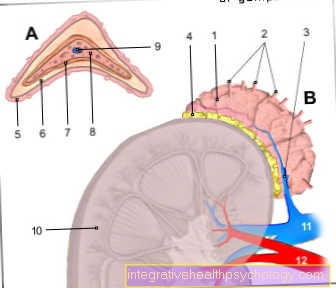
Anatomia de la piel
En general, nuestra piel consta de tres capas: Tejido subcutáneo (lat. Subcutis), Dermis (lat. Corium, Dermis) y Epidermis (lat. epidermis).
La capa más profunda, el tejido subcutáneo, se encuentra principalmente Tejido adiposo y conectivo. Representa la reserva de energía más importante y cumple importantes tareas en el Termorregulación del cuerpo.
La dermis del tejido conectivo forma la capa media y se puede dividir en Capa de red (lat. Estrato reticular) y Capa de cono (lat. Estrato papilar) organizar. Su composición es determinante para que nuestra piel luzca tersa, fresca, arrugada, seca o incluso agrietada. próximo Vasos sanguíneos, sebo y glándulas sudoríparas, hay numerosos Receptores sensoriales residente. Transmiten funciones importantes como el tacto, el sentido del tacto, el dolor y la sensación de temperatura. La epidermis se encuentra en la superficie de la piel y se puede dividir en 5 zonas (Estrato basal, St. spinosum, St. granulosum, St. lucidum y St. corneum) organizar. Esencialmente, forma la barrera protectora real contra el medio ambiente.
Figura piel
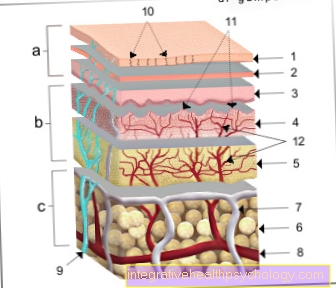
a - epidermis (1º - 3º) - epidermis
b - dermis (4º a 5º) - Dermis
c - tejido subcutáneo (6.) - Tela subcutánea
- Capa cachonda - Estrato córneo
- Capa cornificante
(capa ligera
y capa granular) -
Estrato lucidum y
Estrato granuloso - Capa de germen (capa de células espinosas
y capa base) -
Estrato espinoso y
Estrato basal - Capa papilar -
Estrato papilar - Capa de red - Estrato reticular
- Tejido subcutáneo - Tela subcutánea
- Vaso linfático - Vas lymphaticum
- Arteria - Artería
- Nervio cutáneo - Nervio cutáneo
- Conducto de una glándula sudorípara -
Ductus sudorifer - Papillas de la dermis -
Papillas (dermidis) - Red vascular de la dermis -
Plexo venoso subpapilar
Puede encontrar una descripción general de todas las imágenes de Dr-Gumpert en: ilustraciones médicas